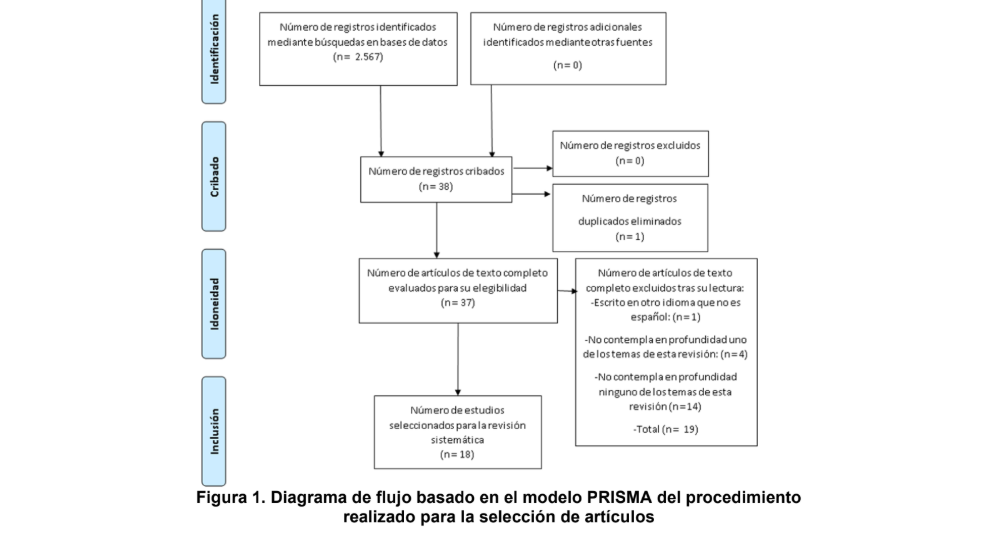
Se plantea una revisión sistematizada siguiendo la declaración PRISMA. Utilizando las bases de datos asociadas a Foco Timbó, se realiza la búsqueda “suicidio AND covid-
19” (n = 2.567). Filtros: Acceso al artículo completo, en español y publicado entre marzo de 2021 y marzo de 2022 (n = 18).
Tanto los intentos de suicidio como los suicidios consumados han aumentado ya que las situaciones generadas a raíz de la pandemia aumentan el riesgo para el suicidio y la
salud mental en general. Los trabajadores de la salud, las mujeres, jóvenes y niños representan algunas de las poblaciones más vulnerables en el contexto de pandemia.
Para analizar la salud mental de las personas se han analizado más de 17 variables con 13 distintas herramientas y cuestionarios.
Palabras clave: suicidio, pandemia, revisión.
Introducción
La pandemia por el virus SARS-CoV-2, responsable del COVID-19, ha disparado una situación sanitaria y social a nivel mundial donde toda la población, en mayor o menor medida, ha sentido su impacto.
A la par que el virus se extendía, los artículos académicos al respecto comenzaron a multiplicarse, procedentes de variados ámbitos y vinculando la pandemia a diversos temas.
El objetivo de esta revisión fue poder conocer la incidencia de la pandemia con respecto al suicidio, cuáles son las poblaciones más vulnerables y qué herramienta se han utilizado para investigar el tema hasta el momento, de forma que la presente revisión pueda servir como punto de partida para futuras investigaciones.
Metodología
Según la clasificación de Guirao-Goris (2015), el presente estudio se trata de una revisión sistematizada ya que, aunque no hace un análisis de la efectividad de las metodologías planteadas en los artículos incluidos, se trata de una presentación de evidencias desde artículos que se han buscado a partir de un proceso metodológico, sistemático y riguroso que le permite ser replicable, para tal fin nos basaremos en las directrices PRISMA.
La búsqueda fue realizada en el portal Foco Timbó (ANII). Este portal es una base de datos vinculada a otras, por lo que hay una importante variedad de revistas consultadas. Los operadores utilizados fueron: “suicidio AND covid-19”, de los que se obtuvo un total de 2.567 resultados. Criterios de inclusión: artículos con acceso libre, en español y publicado entre marzo de 2021 y marzo de 2022. Criterios de exclusión: que no aborde ninguno o solo uno de los temas comprendidos en esta revisión, que no esté redactado en español y que su fecha de publicación sea fuera del período antes mencionado (n = 18).
Resultados
Con respecto a la tasa de intentos de suicidio, Granda-Oblitas, Quiroz-Gil y Runzer-Colmenares (2021) reconoce que entre las consecuencias en la salud mental de las personas producto del distanciamiento social y el confinamiento se encuentra el incremento tanto del riesgo de suicidio como los intentos. Rodríguez-Esparza, Barraza- Barraza, Salazar-Ibarra y Vargas-Pasaye (2021) indican que el riesgo ha aumentado teniendo en cuenta que los factores de riesgo como la depresión, ansiedad, consumo de sustancias y problemas económicos se agravan en la pandemia. Con respecto a los suicidios consumados, algunos autores aseguran que ha habido casos vinculados directamente a la pandemia (Sanabria-Landeros et al., 2021) y que existe un aumento de los casos por este motivo (Amos, 2021; Zabalotsky, 2021).
Otros estudios señalan como factores de riesgo las siguientes condiciones:
separación de los seres queridos (Barranco-Cuevas et al., 2021), depresión (Sanabria-Landeros et al., 2021), incertidumbre (Barranco-Cuevas et al., 2021; Jiménez-López, Pérez-García y Miranda-Delgado, 2021), aburrimiento (Barranco-Cuevas et al., 2021), soledad (Matassini, 2021) y angustia (Villarraga de Ramírez, 2021).
Las variables que se midieron para conocer el estado de la salud mental de los sujetos en relación al contexto de pandemia fueron, entre otras: tristeza (Rodríguez- Esparza et al., 2021; Barranco-Cuevas et al., 2021), miedo (Rodríguez-Esparza et al., 2021; Amos, 2021), ansiedad (Barranco-Cuevas et al., 2021; Urbiña-Villarraga et al.,2021), estrés (Barranco-Cuevas et al., 2021; Urbiña-Villarraga et al., 2021), además de recolectar datos sociodemográficos.
Para la recolección de datos se utilizaron, entre otras, las siguientes escalas: Cuestionario COVID-19 (temor al contagio), Escala de Plutchik (riesgo de suicidio), DASS-21 (depresión, ansiedad y estrés), BHS (desesperanza), FCV-19S (miedo ante el COVID-19) y el CD-RISC (resiliencia).
Entre las poblaciones más afectadas por la pandemia y que presentan riesgo de suicidio podemos encontrar a los trabajadores de la salud, especialmente los de primera línea (Sierra-García, Saúl, Carrasco y González-Brignardello, 2021; Freidin, Wilner, Krause y Ballesteros, 2021; Chávez Siliézar, 2021; Jiménez-López et al., 2021; Urbiña-
Villarraga et al., 2021), personas que hayan tenido un diagnóstico de COVID-19 positivo (Rodríguez-Esparza et al., 2021; Sierra-García et al., 2021), jóvenes (Granda-Oblitas et al., 2021; Barranco-Cuevas et al., 2021; Carmenate Rodríguez, Salas Mayea, Plasencia Díaz y Rodríguez Gómez, 2022; Zabalotsky, 2021), niños (Oltra, Salamanca, Veras y Sierra-García, 2021; Carmenate Rodríguez et al., 2022; Zabalotsky, 2021) y mujeres (Jorquera Gutiérrez, Morales Robles y Vega Álvarez, 2021; Sierra-García et al., 2021).
Discusión
En cuanto al riesgo de suicidio y el suicidio consumado, se ha encontrado evidencia de que efectivamente en ambos casos la pandemia ha propiciado su aumento. Entre las afecciones psicológicas, la tristeza, el miedo, el enojo, la depresión, la ansiedad y el estrés son las variables más estudiadas, las más agravadas por la pandemia y las más relacionadas al suicidio.
Lo que se ha visto en esta revisión es que la gran mayoría de publicaciones se enfocan en los factores de riesgo, lo cual sin dudas es importante conocer para diseñar una estrategia de prevención efectiva. Sin embargo, poco se ha dicho sobre los factores de protección que permitirían trabajar desde otro polo que es el del fortalecimiento de estructuras o sistemas que ya existen.
Referencias
-
Amos, M. (2021). DERECHOS HUMANOS Y LA PANDEMIA DEL COVID-19 EN EL REINO UNIDO. Teoría y Realidad Constitucional, (48), 125-152.
-
Barranco-Cuevas, I. A, Flores-Raya, D., González-López, A. M., Reyes-Bello, J., Vázquez-Cruz, E. y García-Galicia, A. (2021). Síntomas de depresión, ansiedad y estrés ante COVID-19 en una unidad de medicina familiar. Revista Médica del Instituto Mexicano del Seguro Social 59(4), 274-280.
-
Carmenate Rodríguez, I. D., Salas Mayea, Y. G., Plasencia Díaz, A. y Rodríguez Gómez, R. L. (2022). Conductas de intimidación como forma de violencia en tiempos de pandemia y repercusión en la salud mental. Revista Cubana de Pediatría 94(1), 1-13.
-
Chávez Siliézar, D. (2021). La salud mental del personal de salud ante el covid-19. Crea Ciencia 14(1), 6-11.
-
Freidin, B., Wilner, A. D., Krause, M. y Ballesteros, M. S. (2021). Trabajadores de la salud en el primer nivel de atención durante la pandemia COVID-19 en el conurbano de Buenos Aires. Población & Sociedad 28(2), 138-167. http://dx.doi.org/10.19137/pys-2021-280208
-
Granda-Oblitas, A., Quiroz-Gil, G. y Runzer-Colmenares, F. M. (2021). Efectos del aislamiento en adultos mayores durante la pandemia de COVID-19: una revisión de la literatura. Acta Medica Peruana 38(4), 305-312. https://doi.org/10.35663/amp.2021.384.2225
-
Guirao-Goris, S. J. A. (2015). UTILIDAD Y TIPOS DE REVISIÓN DE LITERATURA. Ene 9(2). https://dx.doi.org/10.4321/S1988-348X2015000200002
-
Jiménez-López, J. L., Pérez-García, M. I. y Miranda-Delgado, M. (2021). Necesidad de equipos de salud mental para pacientes hospitalizados por SARS-CoV-2 y personal de salud de primera línea. Revista Médica del Instituto Mexicano del Seguro Social 59(4), 339-346.
-
Jorquera Gutiérrez, R., Morales Robles, E. y Vega Álvarez, A. (2021). Salud Mental y Apoyo Social en habitantes de Copiapó, Chile, en el contexto de la COVID-19. Psicogente 24(46), 1-16. https://doi.org/10.17081/psico.24.46.4308
-
Matassini, S. (2021). Efectos colaterales del COVID-19: el cuidado del adulto mayor en el hogar. ANTHROPOLOGICA XXXIX(47), 245-264. https://doi.org/10.18800/anthropologica.202102.009
-
Navarro Bayón, D., Ballesteros Pérez, F., Romero Carmona, M. A. y Expósito, M. S. (2021). Evaluación de necesidades provocadas por la COVID-19 en personas con trastorno mental grave. Revista de la Asociación Española de Neuropsiquiatría 40(140), 19-49. DOI: 10.4321/S0211-57352021000200002
-
Oltra, A., Salamanca, P., Veras, S. H. y Sierra-García, P. (2021). INTERVENCIÓN PSICOLÓGICA ONLINE EN UN CASO DE SINTOMATOLOGÍA FÓBICA INFANTIL DESDE LA TERAPIA DE JUEGO COGNITIVO CONDUCTUAL DURANTE EL CONFINAMIENTO POR COVID-19. ACCIÓN PSICOLÓGICA 18(1), 93-106. https://doi.org/10.5944/ap.16.2.22382
-
Rodríguez-Esparza, L., Barraza-Barraza, D., Salazar-Ibarra, J. y Vargas-Pasaye, R. (2021). Metodología de Análisis de Emociones para Identificar Riesgo de Cometer Suicidio Generado por el COVID-19. Revista Lasallista de Investigación 18(2), 105-124.
-
Sanabria-Landeros, I. B., Luna, D., Sánchez-Sánchez, C., Meneses-González, F., Lezana-Fernández, M. A., de la Peña-León, B., González-Velázquez, M. S. y Méndez-García, S. (2021). Riesgo suicida en estudiantes del área de la salud en periodo de pandemia por la COVID-19. Estudio transversal. Revista Conamed 26(4), 182-191.
-
Sierra-García, P., Saúl, L. Á., Carrasco, M. Á. y González-Brignardello, M. P. (2021). PERFIL DE USUARIOS DE UNA CLÍNICA UNIVERSITARIA DURANTE EL ESTADO DE ALARMA SANITARIA COVID 19. ACCIÓN PSICOLÓGICA 18(1), 11-26. https://doi.org/10.5944/ap.18.1.29867
-
Soto-Salazar, L. G., Boland-Rodríguez, E., Villarreal-Villarreal, C. D., Ocampo-Candiani, J. y Trujillo-Leija, A. D. (2021). Frecuencia de manifestaciones dermatológicas autoinformadas y síntomas depresivos, ansiosos y de estrés durante la pandemia por COVID-19 en México. Dermatología Revista Mexicana 65(5), 700-710. https://doi.org/10.24245/dermatolrevmex.v65i5.6901
-
Urbiña-Villarraga, J. A., Velandia-Puerto, S. M., Gomez-Lora, M. C., Cañón-Ramirez, D. S, Vargas-Montoya, T. M. M. y Harnache-Bustamante, D. H. (2021). Síndrome de Burnout y la psiconeuroendocrinoinmunología: consecuencias en el personal de salud durante la pandemia por Coronavirus. MedUNAB 24(1), 9-12. https://doi.org/10.29375/01237047.3997
-
Villarraga de Ramírez, L. (2021). Cuidado de la salud mental de las enfermeras: prioridad en la pandemia por la covid-19. Aquichan 21(3), 1-4. https://doi.org/10.5294/aqui.2021.21.3.1
-
Zabalotsky, E. (2021). CORONAVIRUS, Y EDUCACION. UN AÑO DESPUES. (Ensayo, Documentos de Trabajo, Universidad del CEMA,


